Klicken Sie auf die Grafik, dort 
befindet sich der Originalinhalt. | Chronische
lymphatische Leukämie
Hallo liebe Besucher, ich schreibe hier eine kleine Dukumentation über meine chronische Krankheit. Habe mit dieser bisher noch etwas Glück und kann, Dank der modernen Medizin,
damit in einigermassen Qualität mein Leben fortsetzen.Trotzdem ist
diese heimtückische Krankheit unberechenbar und sehr gefährlich, so wie viele
andere Varianten der lymphomatischen Leukämie. Nun folgend lesen Sie u.a.
Zitate aus Wikipedia,
der freien Enzyklopädie |
Die chronische lymphatische Leukämie (CLL) ist ein niedrigmalignes, leukämisch verlaufendes B- Zell- Non- Hodgkin- Lymphom ("B-NHL"). Sie ist in der westlichen Welt die am häufigsten vorkom- mende Leukämieform und tritt vor allem im höheren Lebensalter auf (das Durchschnittsalter bei Diagnose- stellung liegt bei über 50 Jahren). Die WHO- Klassifikation der hämatologi- schen Erkrankungen unterscheidet neben der CLL noch eine Unterform, das "small lymphocytic lymphoma" (B-SLL, Kleinzelliges B- Zell- Lymphom), das im wesentlichen einer CLL entspricht, bei der der Lymphknotenbefall ganz im Vordergrund steht, ohne dass es zu einer höhergradigen Manifestation im Blut ("Leukämie") kommt (gewissermaßen eine nicht- leukämisch verlaufende CLL).
|
PathogeneseBei der Erkrankung kommt es zu einer klonalen Vermehrung von reifen, kleinzelligen aber funktionslosen B- Lymphozyten. Die genaue Ursache hierfür ist nicht bekannt. Es wird aber heute angenommen, dass genetische Veränderungen, die im Laufe des Lebens erworben wurden, entscheidende Auslöser der Krankheit sind. Hinweise für eine infektiöse Ursache, z. B. durch Viren, gibt es bisher nicht. Die molekulargenetische Analyse mittels
Fluoreszenz-in-situ-Hybridisierung (FISH) zeigt in über 80% genetische
Veränderungen von Chromosomen. Die häufigste Veränderung ist eine
Deletion auf Chromosom 13 (del(13q)). >
|
> Weitere Veränderungen sind Deletionen von Chromosom 11 (del (11q) und 17(del(17p) sowie eine Trisomie 12. Diese Chromosomenveränderungen haben prognostische Bedeutung. Patienten, die eine del (17p) aufweisen haben typischerweise eine ungünstigere Prognose. Patienten mit einer del(13q) haben eine relativ günstige Prognose.Überhaupt ist die CLL ein sehr heterogen verlaufendes Krankheitsbild. Es
gibt Patienten, bei denen die Erkrankung einen sehr gutartigen Verlauf
nimmt und über mehrere Jahre oder gar Jahrzehnte nicht behandelt werden
muss. Es gibt aber auch Patienten, bei denen die Erkrankung >
|
> einen deutlich
aggressiveren Verlauf zeigt. Diese Unterschiede sind unter anderem Folge der unterschiedlichen genetischen Veränderungen bei verschiedenen Patienten. Überhaupt ist die CLL ein sehr heterogen verlaufendes Krankheitsbild. Es gibt Patienten, bei denen die Erkrankung einen sehr gutartigen Verlauf nimmt und über mehrere Jahre oder gar Jahrzehnte nicht behandelt werden muss. Es gibt aber auch Patienten, bei denen die Erkrankung einen deutlich aggressiveren Verlauf zeigt. Diese Unterschiede sind unter anderem Folge der unterschiedlichen genetischen Verände- rungen bei den verschiedenen Patienten.
|
Diagnose - Untersuchungen
Die Diagnose der CLL wird in der Regel durch zwei einfache Untersuchungen gestellt: 1. Blutbild und Differentialblutbild. Hier wird eine Erhöhung der Lymphozyten auf mindes- tens 5000/µl für die Dauer von mindestens 4 Wochen für die Diagnosestellung gefordert. Es finden sich die typischen reifzelligen, kleinen Lymphozyten sowie Gumprechtsche Kernschatten (entstehen als Artefakt bei der Präparation) im Blutausstrich. 2. Immunphänotypisierung der |
> Leukämiezellen im peripheren Blut.-
Diagnose, Blutausstrich bei CLL.
Diese zeigt eine mit den Antikörpern gegen typische B- Zellmarker (CD19) markierbare Zellpopulation, die außerdem CD23 und das T- Zell- Antigen CD5 auf der Oberfläche exprimiert (CD5/CD19-Koexpression), sowie eine Leichtkettenrestriktion (kappa oder lambda). Weitere Untersuchungen dienen der Erkennung der Ausbreitung der CLL (Röntgen-Thoraxaufnahme und Ultraschalluntersuchung des Abdomen).
| Das veränderte Blutbild
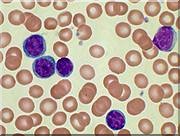
In dieser Grafik kann man das veränderte Blutbild gut erkennen, welches einer gezielten und
ständig kontrollierten Behandlung bedarf.
|
Behandlungsformen
Therapieplatz (Beispiel) |
Die Therapie hängt vom jeweiligen Stadium der Erkrankung ab. Die
klinische Einteilung nach Binet unterscheidet drei Stadien:
Stadium
Befund Untergruppe
A Lymphozytose mit Befall von weniger als 3
Lymphknotenregionen an Hals, Achsel, Leiste, Leber oder Milz A(0) keine
vergrößerten Knoten, A(I) vergrößerte Knoten
A(II)
Leber/Milzvergrößerung
B 3 oder mehr der o. g. Lymphknotenregionen
befallen B(I) keine vergrößerten Knoten
B(II) Leber/Milzvergrößerung
C
Anämie (Hb < 10 g/dl) oder Thrombozytopenie (Thrombozyten <
100/nl) C(III) Anämie, C(IV) Thrombozytopenie
| In frühen Stadien (Binet Stadium A und B) wird in der Regel noch nicht behandelt, es sei denn die Erkrankung verursacht Beschwerden oder
schreitet sehr schnell voran.
Diese Beschwerden können sein:
Milzvergrößerung mit Symptomen: Beschwerden durch wachsende Lymphknotenschwere, die Lebensqualität beeinträchtigende Allgemeinsymptome (Nachtschweiß, wiederholte Infekte, Fieber, Gewichtsverlust)Eine Behandlung ist darüber hinaus in der Regel angezeigt ab dem Stadium Binet C (schwere Anämie oder Thrombozytopenie). |
Chemotherapie
Der Begriff „Chemotherapie“ weckt in den meisten Menschen erst einmal unangenehme Gefühle. Allein schon der Wortteil„Chemo“ wird mit Gift und Vergiftung des Körpers gleichgesetzt und nicht selten befürchten Betroffene, schwere Nebenwirkungen wie Haarausfall oder unstillbares Erbrechen in Kauf nehmen zu müssen.
Richtig ist, dass stark wirksame
Medikamente wie Chemotherapeutika auch Nebenwirkungen hervorrufen können.
Richtig ist aber auch, dass wir diese heute viel besser als früher kontrollieren können. Um Ihnen manche unberechtigte Angst zu nehmen, möchte ich daher einige der häufigen Fragen zur Chemotherapie beantworten. |
Geräte zur Untersuchung
- Sonograpie (Ultraschall) -
Sonograhpie (Beispiel)
| UrsachenDie Ursachen für die Entstehung von Leukämien sind immer noch weitgehend unbekannt. Faktoren wie radioaktive Strahlung und bestimmte chemische Stoffe (z.B. Insektizide, Benzol, einzelne Medikamente) können das Risiko für eine Leukämie- Erkrankung erhöhen, sind aber sicherlich nicht allein verantwortlich. Es gibt keine Hinweise darauf, dass die Strahlendosis bei routinemäßig durchgeführten Röntgenunter- suchungen einen Risikofaktor darstellt.
Heilungschancen
Die Heilungsaussichten variieren bei den unterschiedlichen
Leukämiearten. Während noch vor zwanzig Jahren die Krankheit fast immer
tödlich verlief, können heute im Durchschnitt drei von vier Kindern und
vier von zehn Erwachsenen geheilt werden. |
1. Was ist eigentlich „Chemotherapie“? Chemotherapie ist neben anderen medikamentösen (z.B. Antikörpern) oder nicht-medikamentösen (z.B. Operation oder Strahlentherapie) Behandlungsformen eine Möglichkeit, eine Krebserkrankung wirksam zu bekämpfen. Hierbei werden die Chemotherapie-Medikamente (Zytostatika) manchmal in Tablettenform (oral), meist jedoch über das Blutgefäßsystem (intravenös) verabreicht.
Diese Darreichungsformen haben den großen Vorteil, dass die Zytostatika mit dem Blutstrom Zugang zum gesamten Körper erlangen und überall Krebszellen angreifen und vernichten können. Eine Operation oder eine Strahlentherapie sind dagegen Maßnahmen, die in ihrer Wirkung lokal begrenzt bleiben. | 2. Wie wirken Zytostatika? Krebszellen sind in aller Regel sehr teilungsaktive Zellen und können sich rasch vermehren. Chemotherapie- Medikamente (Zytostatika) hemmen diese Vermehrungs- fähigkeit und können dadurch ein Absterben vom Krebsgeschwulsten oder Tochterge- schwulsten (Metastasen) bewirken. Denn wenn sich eine Ansammlung von Krebszellen nicht mehr vermehren kann, muss sie zwangsläufig absterben. Leider wirken Zytostatika nicht ausschließlich auf die Krebszellen ein, sondern können auch gesunde Zellen des Körpers schädigen, wenn sie sich ähnlich rasch wie Krebszellen vermehren. Hieraus resultieren die möglichen Nebenwirkungen einer Chemotherapie (s.u.). |
- Die sogenannte "Röhre" -
moderne Medizintechnik
CT - Raum (Beispiel) |
CT- Aufnahmen - Auswertung
CT - Bilder (Beispiel) |
In den Grafiken hier links handelt es sich um Computerprogramm gestützte, ähnlich aussehend wie Röntgenbilder von bestimmten Körperteilen, hier des Abdomen (Bauchraum) eines erkrankten Patienten.
Hier sei nur erwähnt, dass die Auswertung dem medizinischen Fachpersonal übertragen ist, diese (scheibenweise) aufgenommenen Bilder zu entschlüsseln.
Der medizinische Laie kann und muss sich auf eine gewissenhafte Analyse verlassen können, damit die richtigen Entscheidungen für Therapeutische Behandlungen getroffen werden können.
| Therapie im Rezidiv
Die Auswahl der Rezidivtherapie hängt von verschiedenen Faktoren ab. Dies sind neben Alter und Komorbidität des Patienten vor allem klinische Parameter wie die Art der Primärt- herapie und die damit erreichte Remissions- dauer. Bei gutem Ansprechen und einer Remissionsdauer von mindestens 1 Jahr nach der Primärtherapie (bei den potenteren Chemoimmuntherapien, wie Fludarabin/ Cyclophosphamid + Rituximab mindestens 2 Jahre) kann man dasselbe Regime wiederholen.
Bei einer Remissionsdauer von unter einem Jahr nach der Primärtherapie
wird empfohlen, die Therapie zu wechseln; > |
> zum Beispiel auf eine
Fludarabin-Monotherapie nach primärem Chlorambucil; auf eine
Fludarabin-Kombinationen nach Fludarabin-Monotherapie etc.. Neben Chemoimmuntherapien wie FCM oder FCR steht der Antikörper
Alemtuzumab zur Verfügung. Bei Fludarabin-refraktären Patienten und
Patienten mit einer 17p- Deletion können mit Alemtuzumab noch
Ansprechraten von über 50% erreicht werden. Auch das Bendamustin ist für
die Rezidivtherapie zugelassen und erzielt Ansprechraten bis 75%. Für
Patienten mit Hochrisiko-CLL stellt die allogene > | > Stammzelltransplantation eine Option dar, sofern eine ausreichende
Fitness des Patienten vorliegt 12,13 . Die allogene Stammzelltransplantation sollte innerhalb klinischer
Studien erfolgen. 4.4. Supportive Therapie und Therapie von
Komplikationen Patienten im typischen höheren Lebensalter zeigen häufig
im späteren Krankheitsverlauf chronische Infektionskomplikationen, die
durch die Abnahme der Immun-globulinkonzentrationen und weitere
Mechanismen eines erworbenen Immundefizits verstärkt werden. Besonders
sorgfältige Überwachung,> | > intensiver allgemeine internistische Behandlung
z. B. bei chronischer oder rezidivierender Bronchtitis ist angebracht.
Intravenöse Gaben von Immunglobulinen nur bei IGG- Werten unter 0,5 g/L
und zunehmend häufig rezidiverenden oder sehr schweren bakteriellen
Infekten. Altersentsprechende Impfungen (z. b. Influenza, Pneumokokken
werden empfohlen, obwohl die Bildung spezifischer Antikörper vermindert
sein kann. Reise-impfungen nur nach Rücksprache mit dem betreuenden
Facharzt, da Lebend-impfungen gefährlich sein können.
Zitate z.T. auch aus: www.dgho.de |